1月12日,我院神经外科患者褚×娥出院第七天,在回访中,她向主治医师郑超表示:“谢谢你们,我恢复挺好,不用开刀就给我做完了手术,而且没想到几天就出院了,医院技术真是越来越先进了。”褚×娥为我院首例颅内破裂动脉瘤介入栓塞术患者。是该科继成功开展后循环颅内血管狭窄介入等手术后,在脑血管病诊疗技术方面的再一次突破。
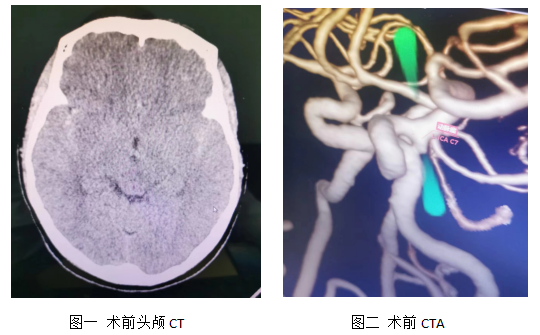
66岁的褚×娥,突发头痛头晕伴恶心呕吐3天来诊。门诊头颅CT检查示蛛网膜下腔出血,结合病史考虑为颅内动脉瘤破裂。 入院后,患者自诉头痛加剧,郑超立即给予患者行头颈部CTA检查,结果为左侧颈内动脉动脉瘤,且这枚“炸弹”已经引爆。颅内动脉瘤破裂出血常表现为剧烈疼痛,严重的合并意识障碍及肢体言语功能障碍,其致残率极高,其中10%-15%的患者来不及救治直接猝死,首次出血致残率达35%,而再次出血致残率高达60%-80%。郑超告知患者家属,该患者随时有再发破裂出血风险,必须准确快速治疗。科室遂决定立即实施“支架辅助颅内动脉瘤弹簧圈栓塞术”急诊介入治疗。
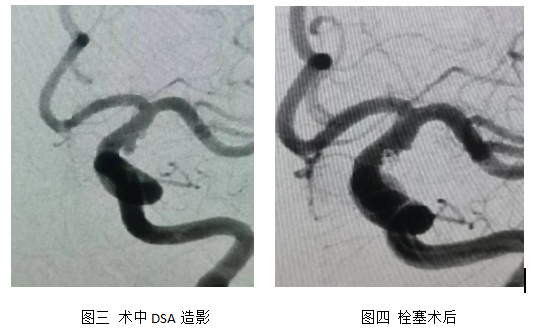
科室启动多学科协作。在上级专家支持指导下,在介入导管室、麻醉与围术期医学科共同努力下,手术于当晚展开。手术由股动脉入口,利用微导丝引导,经过血管内“翻山越岭”,到达颅内“病变”,然后输送释放3D 弹簧圈,顺利栓塞破裂出血的动脉瘤,经过40分钟的“奋战”,手术顺利完成,成功解除危机。术后第2天患者自诉头痛症状明显好转,并可下床床边活动。术后第8天治愈出院。
神经外科主任袁玉麟介绍说,颅内动脉瘤并非肿瘤,而是颅内血管壁的局部隆起。颅内动脉瘤为颅内的“不定时炸弹”,随时有破裂、出血的危险。相较于以往的传统开颅手术,介入栓塞只需动脉穿刺一个直径约1—2mm的小口,不需开颅,优点是及时、微创、患者痛苦少,恢复快。
